.
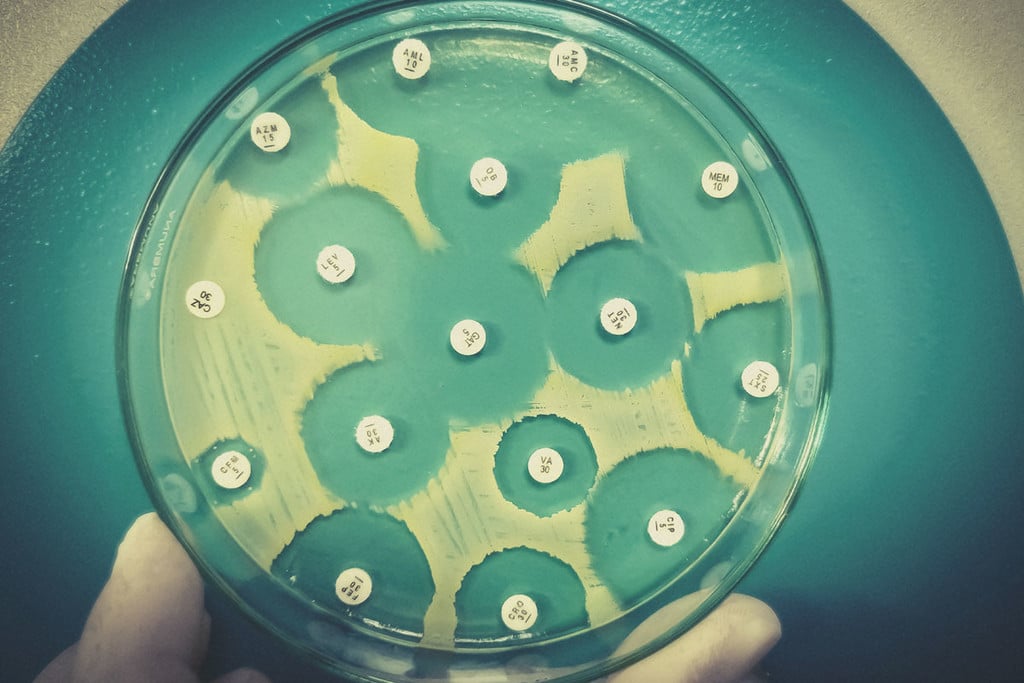
Kun je tijdens een antibioticakuur wiet roken?
Kun je wiet roken als je ook antibiotica gebruikt? Werkt wiet zelf als een antibioticum? Duik met ons mee in alles wat je over antibiotica moet weten, en ontdek of ze een interactie met cannabinoïden als THC en CBD hebben. En hoe ziet de toekomst van de wietplant er eigenlijk uit als het om het bestrijden van antibiotica-resistente bacteriën gaat?
Belangrijkste punten
- THC en CBD kunnen leverenzymen (CYP450) remmen en het antibioticametabolisme beïnvloeden.
- Het bewijs voor THC–antibiotica-interacties is beperkt, met enkele meldingen.
- CBD kan een hoger interactierisico en meer bijwerkingen veroorzaken.
- Roken tijdens een luchtweginfectie kan de klachten verergeren.
- Cannabinoïden worden onderzocht als antibacteriële middelen, maar het bewijs is preklinisch.
Inhoud:
- De relatie tussen wiet en antibiotica: twee benaderingen
- Het belang van antibiotica
- De verschillende typen antibiotica
- Kun je wiet roken als je ook antibiotica gebruikt?
- Wat is antibioticaresistentie?
- Is wiet een potentieel antibioticum?
- Hoe zit het met andere antibacteriële cannabinoïden?
- De toekomst van wiet als een mogelijk antibioticum
Kun je wiet roken als je ook antibiotica gebruikt? Miljoenen mensen gebruiken dagelijks cannabis, en miljoenen mensen gebruiken ook weleens antibiotica. Laten we daarom eens uitvinden of er een interactie tussen de twee bestaat.
De relatie tussen wiet en antibiotica lijkt echter veel verder te gaan dan alleen een mogelijke interactie.
In vroeg onderzoek wordt namelijk ook de potentie van wietverbindingen als antibioticum onderzocht, in de hoop nieuwe stoffen tegen resistente bacteriestammen te vinden.
Hieronder ontdek je of je veilig wiet kunt gebruiken als je ook antibiotica slikt. Vervolgens bespreken we het antibacteriële potentieel van verbindingen uit de wietplant om te zien of de plant zelf ook een plaatsje verdient in de toekomst van antibioticagebruik.
De relatie tussen wiet en antibiotica: twee benaderingen
Als liefhebber van wiet wil je natuurlijk eerst weten of je je gezondheid in gevaar brengt als je blowen met voorgeschreven antibiotica combineert. Tenslotte heeft wiet een negatieve interactie met bepaalde medicijnen.
Wietplant mogelijk ook interessant in de zoektocht naar antibiotica-achtige stoffen die in staat zijn resistente bacteriestammen te bestrijden.
Bedenk eens hoeveel mazzel we hebben dat we in de moderne tijd leven. Natuurlijk voelen we de stress van deadlines, de maandelijkse rekeningen en overprikkeling. Maar soms is het goed om stil te staan bij de gevaren en extreme omstandigheden waarin onze voorouders leefden. De natuur is een cyclus van leven en dood; een constante oorlog tussen talloze levensvormen. Bacteriën zijn een van onze oudste vijanden. Ze hebben vaak de kans gehad om ons uit te roeien. Gelukkig hebben we nu toegang tot pillen die daar korte metten mee maken.
In de Verenigde Staten alleen al redden antibiotica elk jaar meer dan 200.000 levens. Maar de mens is niet de enige soort met het vermogen zich aan te passen en dreigingen te bedwingen. Bacteriesoorten muteren zelf ook en ontwikkelen resistentie. Wetenschappers zoeken daarom naar nieuwe bronnen van antibiotica om deze dreiging het hoofd te bieden en sommigen richten zich op de cannabisplant.
Het belang van antibiotica
Antibiotica zijn een onmisbaar wapen in de eeuwenoude oorlog tegen microbieel leven. Natuurlijk veroorzaken niet alle microscopische organismen ziektes. Zo bevat de menselijke darm miljarden bacteriën, schimmels en virussen die ons helpen voedsel te verteren en ons immuunsysteem te versterken. Toch werken veel andere soorten microben niet op zo'n symbiotische manier met het menselijk lichaam.
Er bestaan talloze soorten en stammen besmettelijke bacteriën. Deze organismen kunnen op verschillende manieren hun weg vinden naar het menselijk lichaam, waaronder contact, via de lucht en via druppeltjes. Denk bijvoorbeeld aan het eten van slecht gekookt voedsel, waarmee bepaalde soorten toegang krijgen tot je lijf.
Infecties kunnen echter op elke plaats in het lichaam voorkomen. De symptomen ontstaan door de bacteriën zelf, of door de lichamelijke reactie op de aanwezigheid ervan. Bacteriën variëren in hun pathogeniteit (hun vermogen om ziekten te veroorzaken). Slechts een klein percentage bacteriesoorten veroorzaakt infectie en ziekte bij mensen, maar veel van deze soorten kunnen ernstige schade aanrichten.
Elk orgaan in het menselijk lichaam is vatbaar voor bacteriële infecties. Soorten die de hersenvliezen aanvallen (membranen die de hersenen en het ruggenmerg beschermen) kunnen meningitis veroorzaken. Bacteriën die de longen binnendringen, kunnen longontsteking veroorzaken. Staphylococcus aureus, die vaak op de huid zit, kan via wonden het lichaam binnendringen en de hartkleppen en de buik infecteren.

-
Een korte geschiedenis van antibiotica
Gelukkig hebben antibiotica eraan bijgedragen dat voorheen dodelijke infecties tegenwoordig niets minder zijn dan kleine ongemakken. Infectieziekten stonden vroeger bovenaan de lijst van belangrijkste doodsoorzaken. De opkomst van antibiotica heeft ons een effectief wapen gegeven tegen deze onzichtbare vijand.
Er zijn aanwijzingen dat mensen de kracht van antibiotica al eeuwenlang benutten. Sporen van het antibioticum tetracycline zijn bijvoorbeeld gevonden in menselijke skeletresten[1] van het oude Soedanese Nubië, daterend uit 350-550 na Christus.
Toch associëren we de opkomst van levensreddende antibiotica vooral met de Schotse microbioloog Alexander Fleming en het begin van het 'antibiotica-tijdperk'. Fleming ontdekte het antibioticum penicilline tijdens het bestuderen van Staphylococcus-bacteriën. Nadat hij per abuis een petrischaal gevuld met bacteriën naast een open raam had achtergelaten, ontdekte hij later dat de schaal met schimmel besmet was. De schimmel had echter ook met succes de infectieuze bacteriën gedood.
Deze baanbrekende ontdekking vond plaats op 3 september 1928. Het heeft naar schatting 200 miljoen levens gered[2].
-
Hoe werken antibiotica?
Antibiotica werken op twee primaire manieren. Ze helpen om cellen te vertragen (bacteriostatisch) of ze te doden (bactericide). Bacteriostatische antibiotica stoppen bacteriële cellulaire activiteit, maar zorgen er niet voor dat ze volledig afsterven. Ze zetten in principe hun vermogen om zich te vermenigvuldigen op pauze. Dit geeft het immuunsysteem voldoende gelegenheid om de huidige infectie uit te roeien. De medicijnen bereiken dit doel door de DNA-replicatie, het metabolisme en de eiwitproductie te verstoren.
Bactericide antibiotica daarentegen doden bacteriën onmiddellijk. Ze voorkomen dat bacteriën een celwand vormen, waardoor ze snel afsterven. Penicilline-antibiotica zijn bacteriedodend, waaronder penicilline V voor keelinfecties en amoxicilline voor luchtweginfecties.
Verschillende antibiotica richten zich op verschillende soorten bacteriën. Sommige worden geclassificeerd als 'breed spectrum' en vallen talloze soorten aan, waaronder ook nuttige bacteriën die zich in de darmen bevinden. Dit kan leiden tot een onbalans in het microbioom, maar ook mogelijke spijsverteringsproblemen. In tegenstelling tot dit mechanisme zijn antibiotica met een 'smal spectrum' selectiever in de soorten waartegen ze strijden. Ze beïnvloeden slechts 1 tot 2 soorten bacteriën, waardoor veel van onze lichaamseigen microben niet aangetast worden.
-
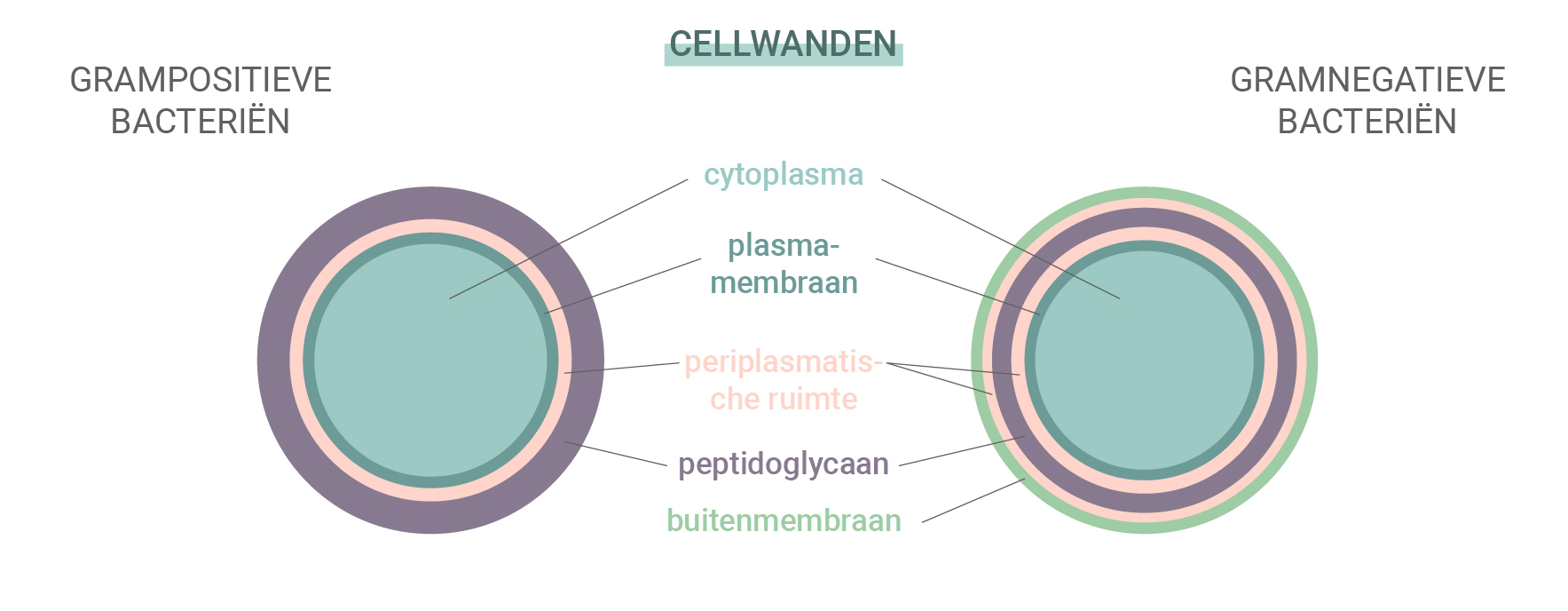
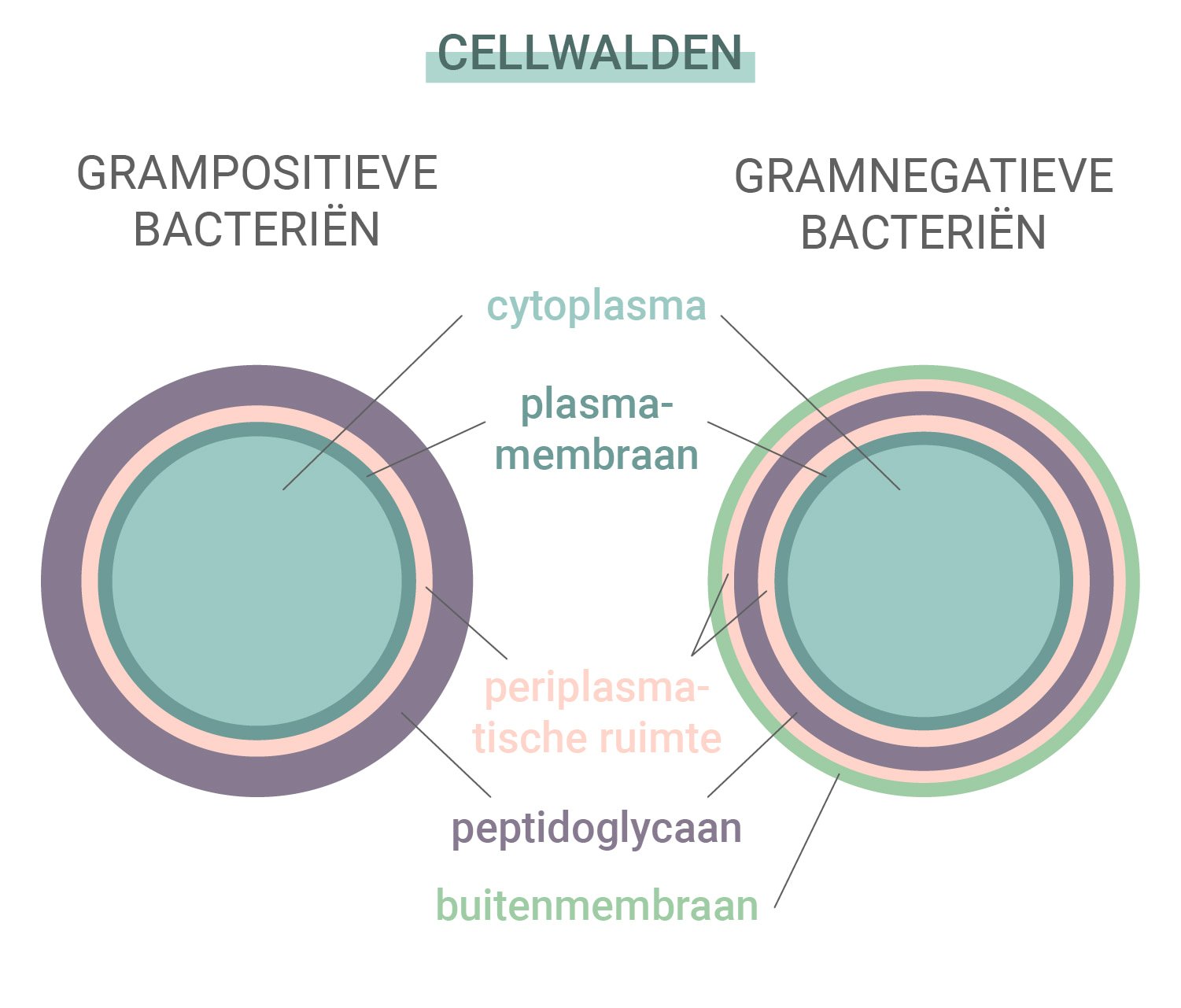
Grampositieve versus gramnegatieve bacteriën
Sommige bacteriën zijn beter bestand tegen antibiotica en de antilichamen die ons immuunsysteem aanmaakt. Bacteriën vallen in een van deze twee categorieën: grampositief en gramnegatief. Deze naam is afgeleid van een kleurtest die wordt gebruikt om soorten bacteriën te identificeren.
Deze twee typen verschillen op basis van hun celwanden. Grampositieve bacteriën hebben geen buitenmembraan, maar een complexe celwand en een dikke peptidoglycaanlaag (eiwit en koolhydraat). Gramnegatieve bacteriën hebben daarentegen een buitenste lipidemembraan en een dunne peptidoglycaanlaag. Omdat gramnegatieve soorten zijn uitgerust met een dikkere buitenlaag zijn ze vaak ongevoeliger voor antibiotica.
Hoewel de term 'antibiotica' letterlijk 'tegen het leven' betekent, werken deze medicijnen alleen op een selecte categorie microben, namelijk bacteriën. Antibiotica kunnen het lichaam om verschillende redenen niet beschermen tegen virussen. Allereerst dringen virussen gastheercellen binnen om te repliceren en bacteriostatische antibiotica vallen geen gastheercellen aan. Ten tweede hebben virussen geen celwanden, wat betekent dat bacteriedodende antibiotica niets kunnen aanvallen.
De verschillende typen antibiotica
Er zijn verschillende typen antibiotica verkrijgbaar, en elk type helpt om verschillende vormen van bacteriële infecties te bestrijden. Er bestaan honderden verschillende soorten, maar de meeste kunnen we in zes hoofdgroepen onderverdelen:
| Penicilline | Deze groep bevat onder andere penicilline, amoxicilline en flucloxacilline. Penicilline helpt bacteriën te bestrijden door de vorming van beschermende celwanden te voorkomen. Dit zijn structuren die deze eencellige organismen bij elkaar houden. Deze medicijnen worden gebruikt bij talloze infecties, zoals van de huid, borstkas en urinewegen. |
| Cefalosporines | Met deze breedspectrum antibiotica bestrijdt men talloze soorten infecties. Hieronder vallen ook ernstigere aandoeningen, zoals meningitis, longontsteking en bloedvergiftiging. |
| Aminoglycosiden | Deze klasse antibiotica zet men in om bepaalde soorten gramnegatieve bacteriën te bestrijden. Soms worden ze gecombineerd met andere vormen van antibiotica. Vanwege het risico op hevige bijwerkingen, zoals nierschade, gebruikt men ze vooral in ziekenhuizen. |
| Tetracyclines | De antibiotica in deze groep, zoals doxycycline, doden bacteriën door de eiwitsynthese te verstoren. Vanwege de bacteriële resistentie is de effectiviteit van deze medicijnen wel iets afgenomen. Toch worden ze nog steeds tegen bepaalde aandoeningen ingezet, waarvan acne een goed voorbeeld is. |
| Macroliden | Deze worden voorgeschreven aan mensen die allergisch zijn voor penicilline. Macroliden zijn ook effectief tegen longinfecties, zoals longontsteking. |
| Fluoroquinolonen | De medicijnen in deze groep, bijvoorbeeld ciprofloxacine, worden inmiddels nauwelijks meer voorgeschreven. Dit door de vele bijwerkingen ervan, zoals misselijkheid, braken en gevoeligheid voor zonlicht. Artsen schreven ze voorheen voor om luchtweg- en urineweginfecties te bestrijden. |
| Penicilline |
| Deze groep bevat onder andere penicilline, amoxicilline en flucloxacilline. Penicilline helpt bacteriën te bestrijden door de vorming van beschermende celwanden te voorkomen. Dit zijn structuren die deze eencellige organismen bij elkaar houden. Deze medicijnen worden gebruikt bij talloze infecties, zoals van de huid, borstkas en urinewegen. |
| Cefalosporines |
| Met deze breedspectrum antibiotica bestrijdt men talloze soorten infecties. Hieronder vallen ook ernstigere aandoeningen, zoals meningitis, longontsteking en bloedvergiftiging. |
| Aminoglycosiden |
| Deze klasse antibiotica zet men in om bepaalde soorten gramnegatieve bacteriën te bestrijden. Soms worden ze gecombineerd met andere vormen van antibiotica. Vanwege het risico op hevige bijwerkingen, zoals nierschade, gebruikt men ze vooral in ziekenhuizen. |
| Tetracyclines |
| De antibiotica in deze groep, zoals doxycycline, doden bacteriën door de eiwitsynthese te verstoren. Vanwege de bacteriële resistentie is de effectiviteit van deze medicijnen wel iets afgenomen. Toch worden ze nog steeds tegen bepaalde aandoeningen ingezet, waarvan acne een goed voorbeeld is. |
| Macroliden |
| Deze worden voorgeschreven aan mensen die allergisch zijn voor penicilline. Macroliden zijn ook effectief tegen longinfecties, zoals longontsteking. |
| Fluoroquinolonen |
| De medicijnen in deze groep, bijvoorbeeld ciprofloxacine, worden inmiddels nauwelijks meer voorgeschreven. Dit door de vele bijwerkingen ervan, zoals misselijkheid, braken en gevoeligheid voor zonlicht. Artsen schreven ze voorheen voor om luchtweg- en urineweginfecties te bestrijden. |
Kun je wiet roken als je ook antibiotica gebruikt?
Iedereen weet wel dat je beter geen alcohol kunt drinken tijdens een antibioticakuur, maar hoe zit het met het roken van een joint?
Het veiligheidsprofiel van wiet is zeker beter dan dat van alcohol. Toch kunnen verbindingen in de plant een wisselwerking met talloze medicijnen veroorzaken.
Hieronder ontdek je hoe wiet het metabolisme van medicijnen beïnvloedt en of het wel verstandig is om THC of CBD in combinatie met antibiotica te gebruiken.
-
De interactie van wiet met andere stoffen
Als je wiet gebruikt, word je niet alleen high. Cannabinoïden als THC en CBD kunnen namelijk het endocannabinoïde systeem (ECS) beïnvloeden. Dit systeem zit door je hele lijf verspreid en een interactie resulteert in complexe, vergaande biochemische effecten.
Alles wat je consumeert, wordt door je lichaam afgebroken en gemetaboliseerd, waaronder ook cannabinoïden. Je lever is daarbij als belangrijk ontgiftingsorgaan de spil van de stofwisseling. Meer specifiek, verwerken cytochroom P450-enzymen in de lever de verschillende cannabinoïden. Deze enzymen zijn echter ook verantwoordelijk voor het metaboliseren van ongeveer 90% van alle medicijnen[3].
Vanwege de interactie met deze enzymen, remmen cannabinoïden als THC en CBD de verwerking van medicijnen door cytochroom P450[4]. En dit kan leiden tot sterke interacties tussen verschillende stoffen. Zo is gebleken dat wiet het antistollingseffect van het medicijn warfarine kan versterken door op bovenstaande manier de omzetting ervan te verstoren. Cytochroom P450-enzymen zijn ook verantwoordelijk voor het verwerken van verschillende soorten antibiotica, waaronder erytromycine.
-
Heeft THC een interactie met antibiotica?
Het onderzoek naar de interactie tussen THC en antibiotica is nog altijd schaars. Zowel THC als bepaalde antibiotica werken in op dezelfde belangrijke enzymen in je lever, maar het risico op serieuze interacties lijkt laag te zijn, al is dit niet wetenschappelijk bevestigd. Er bestaan echter wel enkele rapporten waarin negatieve effecten worden gemeld door mensen die beide middelen tegelijkertijd gebruiken.
Dat gezegd hebbende, kan THC de kans op bijwerkingen van antibiotica vergroten, omdat de stofwisseling van de lever wordt beïnvloed. Bovendien kan roken tijdens een luchtweginfectie sowieso de ernst van de aandoening verergeren[5].
Daarnaast is THC mogelijk een immuunonderdrukkend middel[6]. Het is dus aan te raden je huisarts te informeren als je van plan bent te blowen als je ook antibiotica gebruikt.
-
Heeft CBD een interactie met antibiotica?
CBD is een krachtige remmer van cytochroom P450-enzymen. De cannabinoïde kan daarmee ook het metabolisme van bepaalde antibiotica beïnvloeden. En dit leidt mogelijk tot een verhoogde kans op bijwerkingen.
Net als met THC is er echter nauwelijks onderzoek naar het risico van het gebruik van de twee middelen tegelijkertijd gedaan. Maar miljoenen mensen gebruiken dagelijks CBD en ook antibiotica wordt veelvuldig gebruikt, wat het waarschijnlijk maakt dat veel mensen beide combineren, terwijl er niet veel verhalen over ernstige bijwerkingen bekend zijn. Dat betekent echter niet dat het onmogelijk is. Als je huisarts je antibiotica voorschrijft, vertel hem of haar dan ook zeker dat je tevens CBD gebruikt, en volg zijn of haar advies op.
-
Is wiet het antwoord op antibiotica-resistente bacteriën?
Onderzoek moet nog inzicht geven in de gevolgen van het gelijktijdig gebruik van wiet en antibiotica. Maar interessant genoeg proberen wetenschappers momenteel ook te achterhalen of de verbindingen uit de wietplant op zichzelf misschien een antibioticum zijn. Er ontstaan steeds meer resistente bacteriën waartegen conventionele medicijnen nutteloos zijn. Daarom testen wetenschappers nu ook verbindingen als THC en CBD op dit gebied. In Communications Biology is bijvoorbeeld een studie[7] gepubliceerd waarbij men CBD op de 'gevaarlijke' ziekteverwekker Neisseria gonorrhoeae testte, om te ontdekken wat de therapeutische mogelijkheden waren.
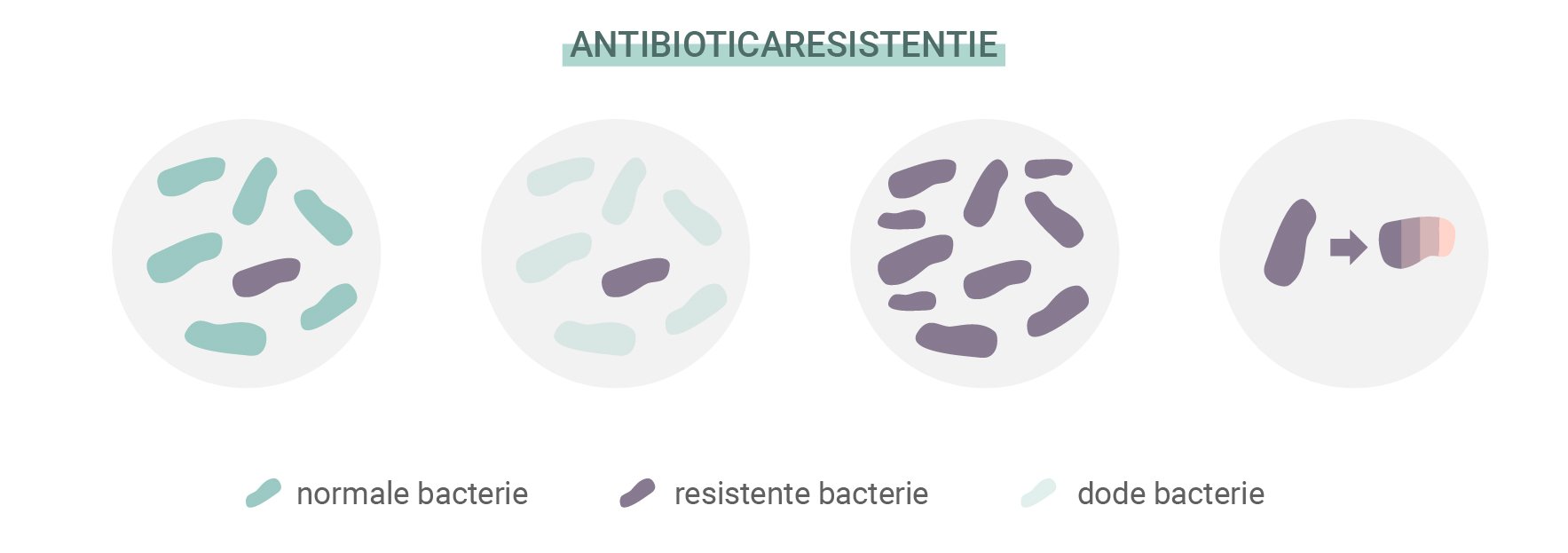
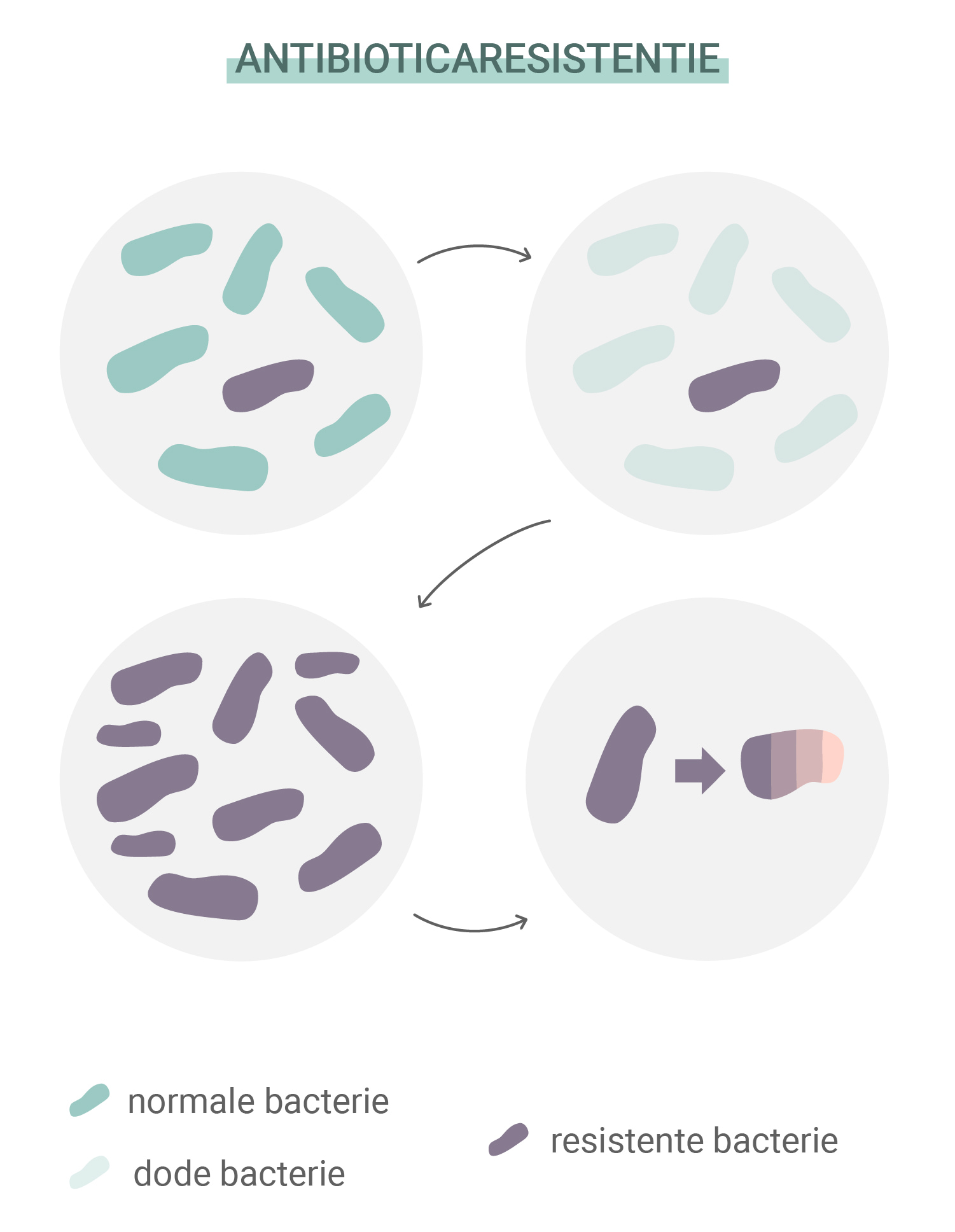
Wat is antibioticaresistentie?
Antibiotica hebben miljoenen levens gered en zullen dat blijven doen. Maar bacteriën zijn niet op hun spreekwoordelijke achterhoofd gevallen. Net als alle andere levensvormen op aarde beschikken ze over het vermogen om zich aan te passen aan bedreigingen, obstakels te overwinnen en hun eigen voortbestaan te waarborgen. Door deze eigenschap hebben sommige bacteriesoorten resistentie tegen antibiotica ontwikkeld. De bron van dit probleem ligt in een eeuwenoude ontwikkeling die al het leven op aarde stuurt: natuurlijke selectie.
Net als andere organismen ontwikkelen individuele bacteriën willekeurige mutaties. Sommige hiervan zijn functioneel, terwijl andere compleet nutteloos zijn. Maar zo nu en dan komt er een mutatie langs die het aanpassingsvermogen van een organisme verbetert en de overlevingskansen verhoogt. Sommige bacteriën ontwikkelen mutaties waardoor ze meer resistent zijn tegen antibiotica dan anderen. Omdat degenen die vatbaar zijn voor antibiotica afsterven, krijgen bacteriën die wel de gunstige mutatie bezitten meer middelen tot hun beschikking om te vermenigvuldigen.
Een voorbeeld van deze succesvolle mutatie is de ontwikkeling van Staphylococcus aureus tot MRSA (methicilline-resistente Staphylococcus aureus). Deze bacterievorm heeft resistentie ontwikkeld tegen methicilline en penicilline. Dankzij een genetische aanpassing slaagt dit type erin om de celwand te blijven bouwen en de antibiotica buitenspel te zetten.
-
De dreiging van antibioticaresistentie
De Wereldgezondheidsorganisatie (WHO) beschouwt antibioticaresistentie als een van de grootste bedreigingen voor de wereldwijde gezondheid en ontwikkeling. Hoewel antibioticaresistentie van nature ontstaat, wijst de WHO op het misbruik van antibiotica bij mensen en dieren wat dit proces ondersteunt. Hierdoor worden infecties als longontsteking, tuberculose, gonorroe en salmonella moeilijker te behandelen.
Je kunt zelf helpen dit fenomeen te beteugelen. Gebruik uitsluitend antibiotica als dit is voorgeschreven door je arts. Neem nooit antibiotica als het niet nodig is. Ook de gezondheidszorg kan helpen de snelheid van antibioticaresistentie te vertragen door deze geneesmiddelen minder snel voor te schrijven.
Wetenschappers spelen ook een belangrijke rol. Ze zijn constant op zoek naar nieuwe vormen van antibiotica die gemuteerde stammen kunnen aanpakken. Maar waar zoeken ze eigenlijk? Sommigen zien cannabis als een mogelijke bron van nieuwe antibiotica.


Is wiet een potentieel antibioticum?
Hoe kan een natuurlijke plant mogelijk bacteriemutaties tegenhouden? Nou, allereerst zijn antibiotica afkomstig van schimmels, een groep natuurlijk voorkomende organismen. Ten tweede hebben planten gedurende miljoenen jaren bacteriën en andere microben betrokken in een evolutionaire wapenwedloop. Ze zijn behoorlijk efficiënt geworden in het produceren van moleculen die deze ziekteverwekkers op afstand houden.
Planten beschermen zichzelf grotendeels door secundaire metabolieten te produceren. Deze moleculen zijn niet betrokken bij de groei of ontwikkeling van een plant, maar dienen eerder als chemische wapens. Wietplanten hebben een behoorlijk arsenaal en produceren voor dit doel meer dan 100 cannabinoïden en 200 terpenen.
-
Antibiotisch potentieel van cannabinoïden en terpenen
Wetenschappers zijn al tientallen jaren bezig om de antibacteriële eigenschappen van cannabisextracten en cannabinoïden te onderzoeken. De eerste studies vonden plaats in de jaren 50. Hoewel onderzoekers bacteriedodende effecten constateerden, had men niet genoeg kennis over de fytochemie van de wietplant. Hierdoor was het toen niet mogelijk om de actieve bestanddelen te ontleden.
In 1976 bereikten onderzoekers echter een doorbraak. Ze ontdekten de bacteriostatische en bacteriedodende werking van THC en CBD tegen grampositieve bacteriën. In studies is ook hennepolie getest tegen sommige vormen van bacteriën.
Deze preparaten omvatten nieuwe cannabinoïden en terpenen zoals pineen, limoneen en ocimeen. Studies vonden matige tot goede antimicrobiële activiteit in vitro. Dit suggereert dat een combinatie van cannabisverbindingen nuttig zou kunnen zijn in toekomstig onderzoek op proefpersonen.
In de zoektocht naar nieuwe antibiotica richten studies zich op verschillende cannabinoïden. THC, het belangrijkste psychotrope bestanddeel van cannabis dat de 'high' veroorzaakt, lijkt veelbelovend. Wetenschappers beginnen eindelijk de werkzaamheid van THC in meer detail te onderzoeken. Een paper uit 2008 rechtvaardigt verder onderzoek naar de effecten[8] van THC tegen MRSA.
Hoe zit het met andere antibacteriële cannabinoïden?
THC staat nog altijd in het spotlicht voor wat betreft onderzoek. Uiteraard is de psychotrope aard een discussiepunt. Hoewel sommige gebruikers deze effecten waarderen, zijn niet-psychotrope cannabinoïden aantrekkelijker voor onderzoekers omdat ze patiënten niet aan dergelijke bijwerkingen blootstellen.
| CBD | |||||||
|---|---|---|---|---|---|---|---|
|
CBD, of cannabidiol, produceert geen high. In plaats daarvan melden gebruikers een helder effect zonder verstoring van de cognitieve functies. CBD is de focus geworden van honderden studies die de mogelijke voordelen onderzoeken, waaronder de werking tegen antibioticaresistente bacteriën. Een paper uit 2021, getiteld 'The antimicrobial potential of cannabidiol', markeerde serieuze vooruitgang op dit gebied[9]. De studie documenteert het vermogen van CBD om gramnegatieve bacteriën met een 'urgente dreiging' te bestrijden, waaronder Neisseria gonorrhoeae. |
|||||||
| CBG | |||||||
| Heb je wel eens gehoord van cannabigerol, oftewel CBG? De zure vorm ervan, CBGA, staat ook wel bekend als de 'moeder-cannabinoïde'. Dit niet-psychotrope molecuul dient als chemische voorloper van andere cannabinoïden, waaronder THC en CBD. Onderzoekers hebben CBG ook onderzocht op de eventuele potentie als antibioticum. In een aantal studies (in muismodellen met MRSA) is het vergeleken met vancomycine, een medicijn dat wordt gebruikt om verschillende soorten bacteriële infecties te behandelen. | |||||||
| CBD | |||||||
|---|---|---|---|---|---|---|---|
|
A 2021 paper titled “CBD, of cannabidiol, produceert geen high. In plaats daarvan melden gebruikers een helder effect zonder verstoring van de cognitieve functies. CBD is de focus geworden van honderden studies die de mogelijke voordelen onderzoeken, waaronder de werking tegen antibioticaresistente bacteriën. Een paper uit 2021, getiteld 'The antimicrobial potential of cannabidiol', markeerde serieuze vooruitgang op dit gebied[9]. De studie documenteert het vermogen van CBD om gramnegatieve bacteriën met een 'urgente dreiging' te bestrijden, waaronder Neisseria gonorrhoeae. |
|||||||
| CBG | |||||||
| Heb je wel eens gehoord van cannabigerol, oftewel CBG? De zure vorm ervan, CBGA, staat ook wel bekend als de 'moeder-cannabinoïde'. Dit niet-psychotrope molecuul dient als chemische voorloper van andere cannabinoïden, waaronder THC en CBD. Onderzoekers hebben CBG ook onderzocht op de eventuele potentie als antibioticum. In een aantal studies (in muismodellen met MRSA) is het vergeleken met vancomycine, een medicijn dat wordt gebruikt om verschillende soorten bacteriële infecties te behandelen. | |||||||
De toekomst van wiet als een mogelijk antibioticum
Kunnen we binnenkort op wiet gebaseerde antibiotica bij de apotheek verwachten? Nog even geduld. Wetenschappers hebben cannabinoïden al wel getest op verontrustende bacteriestammen, maar de onderzoeken zijn nog altijd preklinisch.
Terwijl onderzoekers hun harde werk voortzetten en THC, CBD en andere moleculen in petrischaaltjes testen op ziekteverwekkers, hopen we ook dat er snel meer wetenschappelijke informatie over de interacties tussen wiet en antibiotica verschijnt. Nieuwe bevindingen op dit vlak zullen zowel patiënten als artsen helpen bij het nemen van een beslissing over het combineren van beide.
Medische DisclaimerDe informatie die wij vermelden, als referentie gebruiken of waarnaar op deze website doorverwezen wordt, is enkel en alleen bedoeld voor algemene educatieve doeleinden. We verschaffen geen medisch of juridisch advies.
Royal Queen Seeds stimuleert, verdedigt of promoot het gebruik van legale of illegale drugs absoluut niet. Royal Queen Seeds kan niet verantwoordelijk worden gehouden voor materiaal of pagina's waarnaar wij op onze website verwijzen, en die het gebruik van legale of illegale drugs, of illegale activiteiten stimuleren, verdedigen of promoten.
Raadpleeg altijd een specialist of je huisarts voordat je de producten/methoden die vermeld worden, of waarnaar op deze website verwezen wordt, gebruikt.
- A Brief History of the Antibiotic Era: Lessons Learned and Challenges for the Future https://www.ncbi.nlm.nih.gov
- One discovery that changed the world | Florey 120 Anniversary | University of Adelaide https://health.adelaide.edu.au
- The Effect of Cytochrome P450 Metabolism on Drug Response, Interactions, and Adverse Effects https://www.aafp.org
- Cannabinoid Interactions with Cytochrome P450 Drug Metabolism https://pubmed.ncbi.nlm.nih.gov
- Smoking in acute respiratory infections https://www.cebm.net
- How cannabis suppresses immune functions https://www.sciencedaily.com
- The antimicrobial potential of cannabidiol https://www.nature.com
- Antibacterial cannabinoids from Cannabis sativa: a structure-activity study - PubMed https://pubmed.ncbi.nlm.nih.gov
- The antimicrobial potential of cannabidiol | Communications Biology https://www.nature.com







































